Varicele primare, secundare și recurente.
Rolul US-Doppler în diagnosticul diferențial.

Dr. Andrițoiu Alexandru – Medic Primar Medicină Internă
Boala varicoasă (denumită frecvent și varice în zona picioarelor) este una dintre cele mai frecvente patologii vasculare în populația generală și reprezintă o indicație frecventă de intervenție chirurgicală vasculară. Se consideră a fi o afecțiune degenerativă a peretelui venos, caracterizată prin alterarea țesutului conjunctiv, ceea ce conduce la formarea unor dilatații venoase (varicoase) sacciforme, pline cu sânge stagnant. În timp, acestea se pot complica cu tromboză venoasă superficială, tromboflebită, afectarea tegumentului de la nivelul gambei și insuficiență venoasă cronică – o etapă avansată și invalidantă a bolii.
Varicele pot fi unilaterale sau bilaterale, localizate pe segmente restrânse sau extinse pe întreaga lungime a membrului inferior. Deși cauza inițială a varicelor nu este pe deplin elucidată, sunt recunoscuți mai mulți factori de risc: obezitatea, sexul feminin (varicele sunt mai frecvente la femei), sarcinile multiple (cel puțin două), ortostatismul prelungit (în profesii precum asistente medicale, vânzători, cadre didactice), sedentarismul și lipsa activității fizice regulate. În ultimii ani, cercetările au investigat și un posibil substrat genetic al varicelor, demonstrând o arhitectură poligenică și o suprapunere genetică cu alte patologii arteriale și venoase. Este unanim recunoscută agregarea familială (ereditatea) în apariția bolii varicoase.
Se consideră că boala varicoasă este mai frecventă în țările occidentale, probabil din cauza stilului de viață sedentar, a dietei și a predominanței muncii de birou. Conform datelor epidemiologice, boala are o prevalență de aproximativ 20% la femei și 15% la bărbați, fiind semnificativ mai frecventă (până la 50%) după vârsta de 50 de ani. Este o afecțiune progresivă, care poate evolua fie descendent (din regiunea inghinală spre periferie), fie ascendent (dinspre venele periferice tributar spre cele centrale), conform teoriilor moderne de patogeneză.
Pacienții cu varice prezintă un risc crescut de tromboză venoasă superficială, dar și de tromboembolism venos – complicații care pot avea consecințe serioase asupra stării generale de sănătate. Monitorizarea și tratamentul precoce sunt esențiale pentru a preveni apariția formelor severe de insuficiență venoasă cronică, însoțite de ulcere venoase și modificări cutanate ireversibile.
Boala varicoasă poate fi asimptomatică sau simptomatică (stadiul C2s, conform clasificării CEAP), iar în absența tratamentului adecvat poate evolua progresiv către insuficiență venoasă cronică (stadiile C3-C6), asociată cu diverse complicații locale. Acestea pot varia de la manifestări dermatologice (hiperpigmentări, dermatită de stază) până la complicații severe precum tromboză venoasă superficială, tromboză venoasă profundă (TVP) sau sângerare varicoasă (Ghosh SK, 2023).
Complicațiile tardive ale varicelor sunt frecvent asociate cu reflux venos în sistemul venos profund, precum și la nivelul juncțiunii safeno-femurale (JSF) și juncțiunii safeno-poplitee (JSP) – factori determinanți în progresia către tulburări venoase cronice (Kharazi MH, 2010). Evoluția bolii varicoase este adesea agravată de absența tratamentului specific pentru varice la picioare, de întârzierea diagnosticului ecografic Doppler și de ignorarea simptomelor timpurii ale insuficienței venoase.
Histologia peretelui venelor varicoase a fost intens studiată, inclusiv prin microscopie electronică, în contextul înțelegerii mecanismelor care stau la baza dezvoltării varicelor la nivelul membrelor inferioare. Modificările histologice raportate sunt semnificativ diferite față de structura unui perete venos normal. Sunt prezente celule musculare netede hipertrofiate, fibroză, dezorganizarea fibrelor de elastină, modificări ale colagenului și un proces amplu de remodelare a peretelui venos, caracteristic pentru vene varicoase. Aceste modificări pot contribui la instalarea insuficienței venoase cronice și a simptomatologiei asociate.
În figura 1 prezentăm secțiuni histologice dintr-un segment varicos prelevat chirurgical (Dr. Siloși Cristian.), care evidențiază modificările peretelui venos, cu îngroșarea și fibrozarea atât a tunicii intime, cât și a tunicii medii. În tunica intimă, fibrele de colagen sunt dispuse perpendicular pe lumenul vasului, în timp ce în tunica medie, fibrele sunt orientate circular. Procesul de fibrozare venoasă afectează nu doar structura colagenului, ci și rețeaua vasa vasorum din adventice. Aceste aspecte morfologice sunt relevante pentru înțelegerea patogenezei varicelor și pentru selectarea metodei adecvate de tratament al varicelor.
În evaluarea unui pacient cu varice ale membrelor inferioare, examenul clinic, istoricul medical complet, afecțiunile asociate și datele despre evoluția bolii varicoase sunt esențiale în stabilirea unei etiologii corecte. Varicele pot fi cel mai frecvent primare, dar există și cazuri de varice secundare, determinate de alte patologii venoase. De asemenea, o categorie aparte o reprezintă varicele recurente (recidivate), care necesită o strategie terapeutică personalizată. Fiecare formă clinică implică o abordare diferită, motiv pentru care sunt analizate separat.
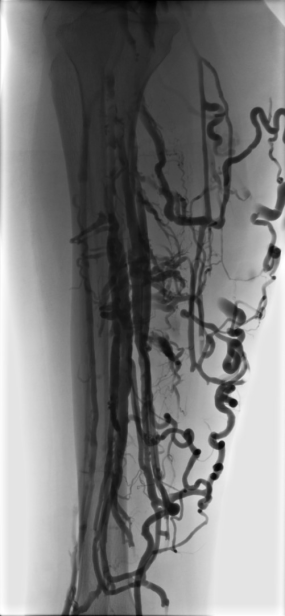
Timp îndelungat, flebografia a reprezentat metoda imagistică de referință în stabilirea diagnosticului și în planificarea unei intervenții chirurgicale pentru varice (figura 2). În prezent, rolul investigației ecografice Doppler venoase (US-Doppler) este esențial. Aceasta permite evaluarea tipului de varice (primare, secundare, recurente) și contribuie la stabilirea unei strategii de tratament eficient și minim invaziv, adaptată fiecărui pacient.
Fig. 2 Flebografie în boala varicoasă
Varicele primare
Varicele primare reprezintă cea mai frecventă formă de patologie venoasă la nivelul membrelor inferioare, fiind o componentă majoră a tabloului clinic de insuficiență venoasă cronică. Ca particularitate, este important de menționat că vene varicoase primare nu apar la nivelul membrelor superioare, fenomen explicat doar parțial de distribuția presiunii hidrostatice și de arhitectura sistemului venos profund.
Mecanismul de producere a varicelor este incomplet elucidat, însă studii histologice au identificat defecte structurale ale colagenului și fibrelor de elastină, elemente esențiale pentru integritatea peretelui venos. În plus, au fost descrise modificări inflamatorii cronice nespecifice, inclusiv activitatea crescută a metaloproteinazelor, atât în structura peretelui venos varicos, cât și la nivelul aparatului valvular incompetent. Din punct de vedere hemodinamic, boala varicoasă se caracterizează prin hipertensiune venoasă și prezența refluxului venos axial sau segmentar, elemente fundamentale în progresia bolii.
Boala varicoasă primară este o afecțiune lent progresivă, care evoluează de-a lungul vieții și poate duce la complicații ale varicelor, precum ulcere venoase, modificări cutanate sau tromboză venoasă superficială, în lipsa unui tratament adecvat al varicelor. Conform Edinburg Vein Study, pe un interval de 13,4 ani, 57,8% dintre pacienții cu varice safene sau incompetență venoasă cronică au prezentat o progresie de 4,3% pe an (Lee AJ și colab., 2015).
Labropoulos N (2005) a arătat că, după doar 19 luni, 14,7% dintre pacienții cu vene varicoase au prezentat reflux venos pe segmente mai lungi, iar 11,2% au dezvoltat simptome clinice agravate. Engelhorn CA (2012) a demonstrat că pacienții tineri aflați în stadii incipiente de boală varicoasă prezintă un risc crescut de extindere progresivă a dilatațiilor venoase. Pe un eșantion de 304 pacienți înscriși pentru intervenție chirurgicală pentru varice, Brewster SF (1991) a observat progresia bolii în 64% din cazuri: 5,2% au dezvoltat tromboză superficială, 22% au prezentat modificări tegumentare, iar 12% au dezvoltat ulcer venos cronic.
În Bonn Vein Study, pe o perioadă de 6,7 ani, 19,8% dintre pacienții cu varice non-safene și 31,8% dintre cei cu incompetență a venelor safene, aflați în stadiul CEAP 2, au evoluat spre insuficiență venoasă cronică severă (Pannier F, Rabe E, 2015), confirmând caracterul progresiv și degenerativ al bolii.
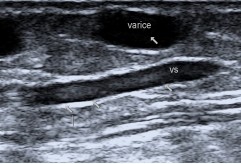
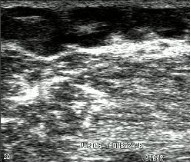
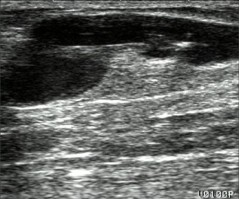
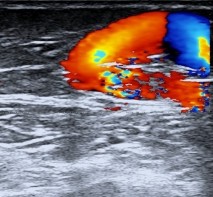
Fig. 4 Aspecte ecografice în boala varicoasă
a. Traiect varicos și relația topografică cu VSM – segment distal
b. Resturi de material trombotic vechi endolumial
c. Resturi de tromb vechi cu prezența de fleboliți
d. Aspectul Doppler color cu reflux în segmentul varicos
Ca topografie, varicele membrelor inferioare sunt mai frecvent întâlnite în aria de distribuție a venei safene mari (VSM). Varicele localizate și limitate la fața internă a coapsei pot avea drept cauză incompetența VSM, a venei safene accesorii anterioare (VSAA) sau a unor afluenți venoși din pelvis, care contribuie la refluxul venos segmentar.
Traiectele varicoase situate pe fața posterioară sau externă a coapsei sunt asociate cel mai frecvent cu incompetența venei safene posterioare (VSAP) sau cu refluxuri venoase de origine pelvină. Varicele limitate la fața internă a gambei, în special infragenicular, sunt adesea legate de incompetența segmentară a VSM sau de o hipoplazie a trunchiului safen în porțiunea superioară a coapsei. În astfel de cazuri, refluxul venoas urmează un traiect superficial printr-o venă safenă echivalentă, de obicei o venă tributară, care compensează absența sau subdezvoltarea segmentului principal.
Există și situații în care varicele superficiale sunt cauzate exclusiv de incompetența unor vene tributare, fără afectarea trunchiurilor safene majore. Prezența unor traiecte varicoase pe fața externă a membrului inferior ridică adesea dificultăți în identificarea sursei refluxului venos (leak point sau escape point), deoarece aceste traiecte nu respectă anatomia clasică a sistemului safen, ceea ce face ca diagnosticul Doppler să fie uneori incomplet sau neconcludent.
Varicele localizate strict pe fața posterioară a gambei sunt în general asociate cu decompensarea funcțională a VSM, în timp ce traiectele varicoase din fosa poplitee, situate pe fața posterioară a genunchiului, sunt frecvent legate de vena nervului sciatic sau de vena tibială posterioară (Fig. 7.3). Aceste traiecte tind să se extindă deasupra și sub linia articulară a genunchiului, reprezentând tipare clasice de varice non-safene, așa cum sunt descrise în literatura de specialitate (Labropoulos N, 2009).
Alte forme de vene varicoase non-safene pot fi identificate în zona unor vene perforante incompetente, care asigură comunicarea între sistemul venos profund și cel superficial. Unele studii au arătat o prevalență crescută a varicelor în absența incompetenței joncțiunii safeno-femurale (JSF). Această observație confirmă faptul că vene varicoase pot apărea oriunde la nivelul membrului inferior, și nu sunt întotdeauna dependente de incompetența trunchiurilor safene (Seidel AC, 2004).
De-a lungul acestor traiecte venoase varicoase, se pot observa vene perforante vizibile, însă acestea sunt rareori incompetente. În general, ele au un rol funcțional de reintrare a fluxului venos și de închidere a unor circuite veno-venoase (șunturi), participând astfel la menținerea unei circulații colaterale parțial eficiente.
Varicele propriu-zise, definite printr-un calibru venos mai mare de 3–4 mm, trebuie diferențiate de vene reticulare și telangiectazii, care au un calibru mai redus (1–3 mm). Acestea din urmă, cunoscute popular sub denumirea de “vase sparte” sau spider veins (eng.), pot fi, conform unor studii, cea mai frecventă formă de manifestare clinică a bolii venoase cronice, fiind vizibile mai ales în zona suprageniculară, în special la femei.
Varicele membrelor inferioare sunt vene superficiale, dilatate, vizibile și palpabile, care pot crea disconfort estetic și, în unele cazuri, pot afecta semnificativ calitatea vieții (QoL). În special în rândul pacientelor tinere, principalul motiv al prezentării la medic este estetic, iar nu clinic. Totuși, simptomatologia varicelor nu este de neglijat: senzație de picioare grele, durere localizată, parestezii, prurit și edeme perimaleolare (în special la sfârșitul zilei) sunt frecvent raportate în stadiile inițiale de insuficiență venoasă cronică.
Evaluarea imagistică a acestor modificări se realizează în prezent prin ecografie Doppler venoasă (US-Doppler), care reprezintă metoda standard de diagnostic varice. Aceasta permite identificarea cu precizie a refluxului venos, a venelor incompetente și a traiectelor varicoase ascunse. În trecut, flebografia (sau varicografia) era utilizată frecvent pentru evaluarea sistemului venos superficial și profund, dar în prezent este aproape complet abandonată, fiind recomandată doar în cazuri speciale sau pentru evaluarea preoperatorie a patologiilor venoase complexe.
Rolul US Doppler
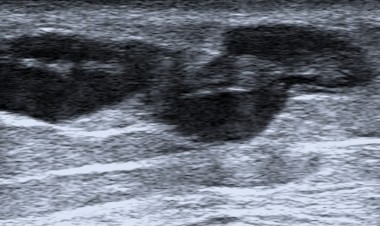
Identificarea varicelor este partea cea mai simplă a examinării ultrasonografice venoase. Aspectul lor este ușor de recunoscut, lumenul fiind transonic (anecogenic), dar de multe ori este mai ecogen, cu mișcări lente ale sângelui stagnat (aspect de contrast spontan, în fum de țigară) odată cu respirația sau la compresia cu transductorul. În lumenul unor ectazii varicoase se pot descoperi fleboliți (aspect hiperecogen, linear sau punctiform) rezultați din transformarea fibro-calcară a unor fragmente vechi de trombi (Fig. 4). Trombusul poate fi descoperit uneori întâmplător la pacienți care nu-și amintesc de vreun episod flebitic sau în cazul tromboflebitei acute (Fig. 5).
Fig. 5 Varice cu resturi trombotice
Se vizualizează prezența de material ecogen endoluminal și recanalizarea parțială . Ectaziile varicoase sunt situate epifascial (săgețile verticale arată poziția fasciei musculare/aponevroza)
Evaluarea ecografică US-Doppler a varicelor este etapa esențială în stabilirea unui diagnostic precis și în planificarea tratamentului. Aceasta va fi continuată cu urmărirea traiectului venelor principale (truncale), utilizând manevre blânde cu transductorul în poziție transversală, la intervale regulate de 3–5 cm, pentru a verifica compresibilitatea venelor. Această metodă este aplicabilă și standardizată în centre specializate, inclusiv în cadrul evaluărilor venoase efectuate în Craiova.
Examinarea Doppler color permite identificarea refluxului venos în interiorul ectaziilor varicoase, deși acesta are relevanță clinică redusă. Mult mai important este refluxul prezent în axul venos principal – fie la nivelul venei safene, fie la nivelul venelor tributare sau perforante incompetente. Prin Doppler pulsat se poate cuantifica refluxul, se determină durata și localizarea exactă, esențiale pentru mapping-ul venos complet.
În special la nivelul joncțiunilor safeno-femurale sau safeno-poplitee, amplitudinea și volumul refluxului sunt mai mari atunci când acestea sunt incompetente. Spre periferie, amplitudinea undei retrograde scade, dar durata refluxului crește semnificativ. Una dintre cele mai dificile și decisive etape ale evaluării este identificarea punctelor de intrare și de ieșire ale traiectului de reflux. Pentru aceasta, se aplică compresii secvențiale digitale asupra traiectului venos (ex. vena safenă), începând dinspre extremitatea inferioară către joncțiune, pentru a determina cu precizie zona de scurgere retrogradă.
În final, se stabilește și se documentează circuitul venos complet (mapping venos) și se analizează tipul de șunt veno-venos, pe baza căruia se planifică strategia terapeutică – de regulă, intervenție chirurgicală pentru varice sau alte metode minim invazive.
Pe parcursul examinării, se poate observa și prezența de material ecogen endoluminal, precum și recanalizarea parțială a venelor. Ectaziile varicoase sunt situate epifascial, iar săgețile verticale în imaginile ecografice indică poziția fasciei musculare (aponevroza).
Conform Labropoulos N și colab. (2010), frecvența varicelor variază în funcție de teritoriul anatomic de distribuție. Varicele au fost diferențiate de dilatațiile segmentare (focale) și de anevrismele venoase, acestea din urmă fiind mai frecvente în axul safen. Varicele clasice apar mai ales în zona tributarelor venoase și a safenelor accesorii.
Studiile au arătat că prezența varicelor în cele două treimi distale ale membrului inferior este de doar 1%, ceea ce se explică prin traseul paratibial, efectul restrictiv al fasciei musculare și cantitatea redusă de țesut adipos în această regiune – toate elemente care limitează dilatația venoasă vizibilă.
Varicele secundare
Cea mai frecventă cauză a varicelor secundare este reprezentată de sindromul post-trombotic (SPT). Alte cauze, deși mai rare, includ fistula arterio-venoasă (FAV) de origine congenitală sau post-traumatică, precum și sindromul Klippel-Trenaunay – entități care vor fi abordate separat, în capitole distincte, datorită complexității lor.
Din punct de vedere clinic și ecografic, aspectul varicelor secundare, inclusiv la evaluarea prin ecografie Doppler (US-Doppler), nu prezintă diferențe notabile față de varicele primare. Totuși, identificarea cauzelor varicelor este esențială pentru stabilirea unui tratament corect al insuficienței venoase, mai ales în centre specializate precum cele din Craiova.
Anamneza de tromboză venoasă profundă (TVP), prezența unui trombus vechi ocluziv sau parțial recanalizat, existența refluxului în sistemul venos profund, precum și mărirea semnificativă de volum a gambei sau coapsei (în special în ocluziile venoase înalte, de tip ileo-femural), sunt elemente sugestive. Alte semne clinice importante includ semnele clasice de insuficiență venoasă cronică sau, în cazul FAV, prezența unui suflu însoțit de freamăt palpabil de-a lungul axului arterial.
În astfel de cazuri, imagistica avansată are un rol mai important decât în evaluarea varicelor primare. Se recomandă frecvent utilizarea de flebografie, venografie CT sau IRM venos, mai ales în cazurile în care se ia în calcul o procedură de stentare iliacă. În aceste situații, tehnica IVUS (ultrasonografie intravasculară) este utilizată pentru a estima gradul de stenoză venoasă reziduală și pentru a analiza modificările peretelui venos (McLafferty RB, 2012).
Un aspect distinctiv al varicelor secundare este caracterul lor funcțional, fiind adesea însoțite de rețele colaterale de aspect varicos. Acestea pot fi observate la nivelul peretelui abdominal, în regiunea inghinală, sau chiar la nivelul scrotului, zone în care vene dilatate devin proeminente la inspecția cutanată.
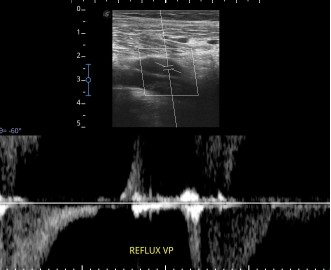
Fig. 7 Reflux prezent în vena poplitee în SPT
Pacient în vârstă de 56 de ani, cu istoric de TEP în urmă cu 12 ani. Fără tromb rezidual în axul profund. Singurul semn US-Doppler a fost prezența refluxului după manevre de augmentare (compresia gambei). Clinic prezenta doar ușoară mărire de volum a gambei.
Uneori, după intervenții de recanalizare, aceste dilatări secundare se pot remite, alteori nu, în funcție de mărimea și istoricul lor. Fluxul în aceste colaterale, dar și în trunchiul VSM, este amplu, parțial sau deloc influențat de fazele respiratorii. Calibrul VSM este mărit și teoretic ar trebui să asocieze reflux, dar acest lucru nu se întâmplă întotdeauna. În general, se consideră că refluxul apare la un calibru al VSM (măsurat în secțiune transversală la 5 cm sub ligamentul inghinal) de peste 5 mm (Kim MJ 2020, Joh JH 2013). Relația dintre creșterea diametrului trunchiului safen și descoperirea refluxului prin US-Doppler este una acceptată, dar nu este absolută! Demonstrarea refluxului profund (adesea în vena poplitee) poate reprezenta singurului indiciu al unei TVP în antecedente iar varicele pot fi considerate în acest caz, secundare (Fig. 7).
Varicele recurente
Reapariția venelor varicoase rămâne o provocare în managementul bolii venoase cronice. În ciuda progreselor semnificative în diagnosticarea varicelor și utilizarea terapiilor minim-invazive, recidiva după tratamentul varicelor este frecvent raportată, cu incidențe de 20–60–80%, în funcție de tipul intervenției și intervalul de timp de la procedură (Brake M 2013, Said M 2021, Gianessini S 2018).
Factorii care determină recurența bolii varicoase sunt dificil de identificat și controlat. Recidiva venelor varicoase la nivelul JSF și JSP poate provoca nemulțumirea pacientului, deși nu este întotdeauna simptomatică.
Conform consensului de la Paris (iulie 1999, Perrin MR și colab. 2000), varicele recurente (REVAS) se clasifică astfel:
Varice reziduale – vene prezente dar netratate într-o procedură efectuată cu cel puțin o lună în urmă;
Varice recurente adevărate – vene recanalizate, devenite din nou incompetente după o lună de la procedura anterioară;
Vene noi cu reflux – dezvoltate într-o regiune anatomică anterior neatinsă de boala varicoasă.
Histologic, aceste vene apar ca fiind de tip primitiv, cu perete venos incomplet, componentă elastică slab dezvoltată, fără valve funcționale sau nervi de însoțire (Brake M 2013).
Cauzele recurențelor varicoase
Inițial, s-a presupus că recurența este legată de intervenții chirurgicale inadecvate, realizate de chirurgi neexperimentați, care au lăsat varice reziduale. Ulterior, studiile au arătat că atât tehnica deficitară, cât și alegerea greșită a procedurii pot duce la recidivă (Gianesini S 2018). Recurențele postoperatorii după ligatura înaltă a safenei și stripping sunt încadrate sub termenul REVAS. Peste 50% dintre acestea sunt asociate cu neovascularizație și progresia bolii venoase cronice (Kostas T 2004).
După popularizarea tehnicilor de ablație termică sau chimică, a apărut termenul PREVAIT (presence of varices after interventional treatment), care include atât varicele persistente cât și cele noi, indiferent de mecanism.
Neovascularizația implică formarea de vene noi, cu perete slab structurat, reducerea componentei elastice și lipsa valvulară. Aceasta este mai frecventă după chirurgia clasică decât după tehnicile endovenoase. Rata recurenței pare totuși comparabilă între metode. Este importantă distincția între neovascularizație și remodelarea vasculară – dilatarea unor microvase inițial invizibile. Refluxul din aceste vase este rar asociat cu recurențe simptomatice, ceea ce subliniază necesitatea diferențierii dintre recidiva clinică și modificările hemodinamice (Gianesini S 2018).
Alte surse de recurență includ refluxul în ganglionii inghinali, cu transmitere directă sau printr-o venă perforantă incompetentă către vena femurală, observat mai frecvent după ligatura crosei safenei decât după ablație termică.
Factorii predictivi ai recurenței
Refluxul sau obstrucția sistemului venos profund (ileo-femural) preoperator poate reprezenta un factor de risc. Asocierea dintre refluxul ileo-femural și cel safen contribuie la agravarea stării clinice, iar rezultatele postoperatorii sunt mai slabe în cazurile cu reflux superficial + profund. Evaluarea trebuie extinsă dincolo de JSF, la nivelul axului ileo-femural, atât supra-, cât și infra-joncțional. (Gianesini S 2017)
Un IMC peste 30 kg/m² poate fi asociat cu risc crescut de recurență, dar acest lucru nu este confirmat unanim.
Recanalizarea trunchiului VSM după procedurile moderne (termo-ablație, ablație mecano-chimică) este considerată o cauză majoră. Alte cauze posibile: decompensarea VSAA, duplicația safenei mari.
Noile tehnici – EVLA, RFA, embolizare cu cianoacrilat – au arătat eficiență în controlul simptomelor și îmbunătățirea calității vieții (Ay Y 2021).
Rata recurențelor după proceduri minim-invazive este mai mică (~10%) decât după chirurgia clasică, însă datele disponibile sunt limitate la evaluări pe termen scurt (12 luni, rar 5 ani). Într-o meta-analiză, recanalizarea la 12 luni a fost 10%, predictori fiind: diametrul VSM, lungimea tratată, tipul de dispozitiv, energia laser, stadiul CEAP (Van der Velden SK 2016).
O particularitate a recurențelor post-ablație este recanalizarea trunchiului safenei, uneori asociată cu incompetența VSAA sau VSAP. Totodată, duplicația VSM poate favoriza reapariția bolii.
Cu toate acestea, ablația termică este recomandată (clasa 1B) în boala varicoasă simptomatică, fiind preferată în fața chirurgiei deschise (Gloviczki P 2023).
Studii clinice relevante
Studiul RELACS a comparat rezultatele după 5 ani între chirurgie clasică (ligatura înaltă + stripping) și EVLA. Rata recurenței a fost 45% pentru chirurgie și 54% pentru laser, cu o tendință de recurență mai frecventă în regiunile tratate prin EVLA (Rass K 2015).
Studiul REVATA, cu 2.380 de pacienți tratați prin EVLA, a raportat o rată de recurență de 7% la 3 ani. Recidiva a fost mai frecventă după radiofrecvență decât după laser. Printre cauze: perforante incompetente, recanalizare safenă, reflux nou în VSAA (Bush RG 2014).
Complicații precum tromboza profundă post-stripping sau suprainfecția inciziilor nu sunt direct asociate recurenței, dar pot duce la sindrom post-trombotic (SPT) și varice secundare.
Incompetența perforantelor
Aceasta este un factor major de risc. Într-un studiu cu 92 de pacienți, perforantele incompetente au fost identificate la 92.7% (Lv W 2012). Alte cauze: reflux femural superficial (78.9%), segmente reziduale safene (75.2%), ocluzie iliacă (17.4%). Confirmările vin și din alte studii (Bissacco D 2018).
Procedurile moderne (EVLA, RFA), ghidate US-Doppler, pot corecta refluxul perforantelor, însă nu există consens: ghidurile americane oferă o recomandare 2C (Gloviczki P 2023). Chirurgia superficială nu corectează incompetența perforantelor în prezența refluxului profund (Stuart WP 1998).
Rolul US-Doppler în recurențe
US-Doppler are utilitate redusă în detectarea recurențelor varicoase. Este util ca mijloc de follow-up postoperator, în special în studii longitudinale. În practica curentă, pacienții revin pentru ecografie doar dacă prezintă simptome.
Recurența este mai ușor identificabilă topografic decât ecografic. Traiecte varicoase infra-inghinale după stripping sau ligatura crosei sunt sugestive. Cauzele: segment restant, neovascularizație, sau ambele. Ecografia distinge cu dificultate între ele (Geier B 2009).
Apariția de traiecte varicoase noi în jurul cicatricilor postoperatorii poate sugera recidiva. Frecvent, recurențele coexistă cu varice noi din cauza segmentelor refluxive rămase sau decompensate ulterior.
Pentru reintervenții chirurgicale, se utilizează tehnici moderne: laser, spumă, sclerozări, de regulă ghidate ecografic. În cazuri complexe, se preferă flebografia sau venografia CT – care oferă o imagine mai completă decât US-Doppler.
Este un consens între specialiști că un US-Doppler preoperator complet – cu informații anatomice și funcționale detaliate – poate reduce rata recurențelor, mai ales dacă este corect corelat cu strategia chirurgicală (pletismografie, flebografie, CT).
Concluzii
US-Doppler este metoda de diagnostic de primă intenție în boala varicoasă. Varicele sunt dilatații venoase epifasciale, cu reflux constant. Se diferențiază prin calibru >3–3.5 mm de venele reticulare. Recidiva este sugerată de topografie și istoric intervențional. Varicele secundare sunt colaterale dezvoltate funcțional în contexte obstructive sau malformative.
Varicele membrelor inferioare nu sunt doar o problemă estetică, ci reflectă o disfuncție profundă a sistemului venos care, netratată, poate progresa spre insuficiență venoasă cronică, tromboze, edeme sau chiar ulcere. Diagnosticul corect, diferențierea între varicele primare, secundare sau recurente și stabilirea unei strategii terapeutice eficiente sunt esențiale pentru prevenirea complicațiilor și îmbunătățirea calității vieții.
La Centrul Medical Siloși, oferim o abordare integrată a patologiei varicoase, cu beneficii clare pentru pacienți:
Diagnostic diferențial de precizie cu ajutorul investigației US-Doppler color, care identifică sursa refluxului venos și permite cartografierea exactă a traseelor varicoase;
Prevenirea progresiei bolii și a complicațiilor precum tromboza venoasă, dermatita de stază sau ulcerul varicos, prin evaluare timpurie și intervenție personalizată;
Detectarea varicelor ascunse sau recidivate, inclusiv cele apărute după intervenții anterioare, uneori dificil de sesizat clinic;
Alegerea tratamentului potrivit – fie el conservator, minim-invaziv sau chirurgical – în funcție de tipul de varice și stadiul bolii;
Reducerea riscului de recurență, printr-o evaluare completă preoperatorie și monitorizare post-intervenție;
Fiecare caz este unic. Iar la Centrul Medical Siloși, tratăm varicele cu seriozitatea și atenția pe care o merită orice afecțiune cronică.
Dacă te confrunți cu simptome precum durere la nivelul picioarelor, senzație de greutate, umflături sau vene proeminente, nu aștepta să apară complicațiile.
Programează-te acum la o consultație vasculară completă la Centrul Medical Siloși – pentru o diagnosticare corectă și un plan de tratament adaptat ție!
Ce spun pacienții noștri

